Пульпит: что это такое и симптомы заболевания
Опубликовано 17 ноября 2025Пульпит представляет собой воспаление пульпы — внутренней ткани зуба, содержащей сосуды, нервы и соединительные элементы. Это состояние возникает под влиянием различных факторов и может приводить к значительному дискомфорту. В России, согласно данным стоматологических ассоциаций, пульпит остается одной из наиболее распространенных причин обращений к специалистам, особенно в условиях городской среды с высоким уровнем стресса и несбалансированного питания. Для понимания проблемы важно разобраться в ее сущности и механизмах развития. Подробности о лечении пульпита доступны на специализированных ресурсах, где описаны современные подходы к терапии.
Пульпит как воспалительный процесс в зубной полости
Воспаление пульпы развивается, когда патогенные микроорганизмы проникают в ее структуру через поврежденную эмаль или дентин. Это может происходить из-за кариеса, травм или других внешних воздействий. Пульпит классифицируется по нескольким критериям, включая остроту процесса и характер течения. Острый пульпит проявляется резкой болью, в то время как хроническая форма протекает с периодическими обострениями. В российской практике, опираясь на рекомендации Минздрава, диагностика включает рентгенологическое обследование и клинический осмотр, что позволяет точно определить степень поражения.
Основные симптомы пульпита включают пульсирующую боль, усиливающуюся при воздействии температуры или механическом давлении. Пациенты часто отмечают иррадиацию боли в соседние области челюсти. В 2025 году, с учетом обновленных протоколов лечения, акцент делается на сохранении зуба через эндодонтические методы, минимизируя риск удаления. Профилактика пульпита подразумевает регулярные визиты к стоматологу не реже двух раз в год, что особенно актуально для жителей мегаполисов вроде Москвы и Санкт-Петербурга.
Причины возникновения пульпита
Пульпит чаще всего развивается как осложнение нелеченого кариеса. Бактерии, проникая через эмаль, достигают пульпы и вызывают инфекцию. В российской стоматологии, по данным Росстата за последние годы, около 70% случаев пульпита связаны именно с кариозными поражениями. Другие причины включают механические травмы, такие как сколы или трещины зубов, возникающие при падениях или жевании твердой пищи.
Химические факторы, например, воздействие агрессивных веществ в составе некоторых лекарств или отбеливающих средств, также способствуют воспалению. В профессиональной среде, где пациенты контактируют с металлами или химикатами, риск повышается. Кроме того, пульпит может быть следствием периодонтита или гингивита, когда инфекция распространяется из окружающих тканей. В 2025 году исследования в области микробиологии подчеркивают роль смешанной микрофлоры, включая стрептококки и стафилококки, в этиологии заболевания.
Факторы риска включают возрастные изменения, когда у пожилых людей пульпа становится менее устойчивой к инфекциям, и системные заболевания, такие как диабет, ослабляющие иммунитет. В России, с учетом демографических тенденций, профилактические программы в поликлиниках фокусируются на группах риска, включая школьников и работников промышленных предприятий. Для точной диагностики применяются методы, такие как электроодонтодиагностика, позволяющие оценить жизнеспособность пульпы.
- Кариес как первичная причина: разрушение эмали приводит к прямому доступу бактерий.
- Травмы: механические повреждения открывают путь инфекции.
- Иммунные нарушения: снижают защитные свойства тканей.
- Профессиональные факторы: контакт с токсинами в определенных отраслях.
В каждом случае причины требуют индивидуального подхода. Например, у детей пульпит часто связан с молочными зубами, где эмаль тоньше, что делает своевременное вмешательство критически важным. Взрослые пациенты, по статистике, реже обращаются на ранних стадиях, что приводит к осложнениям вроде абсцесса.
Классификация пульпита
По характеру воспаления различают серозный, гнойный и гангренозный пульпит. Серозный пульпит возникает на ранних стадиях, когда экссудат преимущественно серозный, без значительного разрушения тканей. Гнойный пульпит сопровождается накоплением гноя, что усиливает боль и требует немедленного вмешательства. Гангренозный тип развивается при некрозе пульпы, когда ткани отмирают, а инфекция распространяется глубже. В российской классификации, основанной на рекомендациях Российской стоматологической ассоциации, добавляют реверсивный и ирреверсивный пульпит, где реверсивный подразумевает возможность восстановления при своевременное лечении, а ирреверсивный — необратимые изменения.
По локализации поражения пульпит делят на локализованный, затрагивающий отдельные участки, и диффузный, охватывающий всю пульпу зуба. Это важно для планирования эндодонтического лечения. В практике российских клиник, таких как государственные стоматологические поликлиники в Самаре или Москве, классификация используется для стандартизации протоколов. Например, при диффузном остром пульпите предпочтительны методы с полной депульпацией.
Пульпит классифицируется по остроте, характеру и локализации, что определяет тактику лечения.
Дополнительно учитывают этиологические факторы: кариозный пульпит, травматический или вторичный, развивающийся на фоне других заболеваний. У детей молочных зубов преобладает кариозный тип, в то время как у взрослых чаще встречается травматический из-за повышенной нагрузки на зубной ряд. Статистика Минздрава России показывает, что хронические формы составляют около 60% всех случаев, что подчеркивает необходимость регулярного мониторинга.
- Острый пульпит: интенсивная боль, длительностью до нескольких часов.
- Хронический пульпит: ноющая боль, возможны периоды без симптомов.
- Серозный: минимальные изменения, обратимы при раннем вмешательстве.
- Гнойный: отек, гнойное отделяемое, риск абсцесса.
- Гангренозный: запах изо рта, некроз тканей.
Классификация помогает в дифференциальной диагностике, отличая пульпит от периодонтита или невралгии. В 2025 году внедрение цифровой рентгенографии упрощает определение типа, повышая точность на 20% по сравнению с традиционными методами.
Таблица классификации пульпита по основным критериям: острота, характер и локализация:
| Острота | Характер | Локализация |
|---|---|---|
| острый | серозный | локальный |
| острый | гнойный | диффузный |
| хронический | фиброзный | корональный |
| обострение | гангренозный | радикулярный |
Симптомы пульпита на разных стадиях
Симптомы пульпита зависят от стадии заболевания и индивидуальных особенностей пациента. На начальной стадии, при реверсивном пульпите, боль кратковременная и возникает только под влиянием внешних раздражителей, таких как холодная или горячая пища. Пациент может ощущать чувствительность зуба, которая проходит после устранения стимула. Это отличает начальный пульпит от более тяжелых форм.
При ирреверсивном остром пульпите боль становится постоянной, пульсирующей и не зависит от раздражителей. Она может длиться часами, усиливаться ночью и иррадиировать в ухо, висок или шею. В таких случаях пациенты в России часто обращаются в неотложную стоматологическую помощь, где фиксируется до 40% случаев острого пульпита по данным региональных центров. Хронический пульпит проявляется ноющей болью, иногда с обострениями, сопровождаемыми повышением температуры в области зуба.
Дополнительные признаки включают отек десны, подвижность зуба и изменение цвета коронки. У детей симптомы могут быть менее выраженными, что приводит к диагностическим ошибкам. Взрослые отмечают реакцию на сладкое или кислое, указывающую на проникновение инфекции. В профессиональной диагностике применяют тесты на витальность пульпы, такие как термодиагностика или электроодонтометрия, стандартные в российских поликлиниках.
На ранних стадиях пульпит проявляется кратковременной болью от раздражителей, на поздних — постоянным дискомфортом.
Осложнения, такие как абсцесс или флегмона, возникают при игнорировании симптомов, приводя к системным реакциям организма. Профилактика симптомов подразумевает гигиену полости рта и своевременное пломбирование кариеса. В Самаре, как и в других городах Поволжья, школьные программы включают осведомленность о таких признаках для раннего выявления.
Стадия пульпита Основные симптомы Характер боли Реверсивный Чувствительность к температуре Кратковременная, проходит самостоятельно Ирреверсивный острый Пульсация, иррадиация Постоянная, интенсивная Хронический Отек десны, изменение цвета Ноющая, с обострениями Гангренозный Некроз, запах Слабая или отсутствующая
Таблица иллюстрирует различия симптомов, что полезно для самоконтроля. Рекомендуется обращаться к врачу при первых признаках, чтобы предотвратить прогрессирование.
Диагностика пульпита
Диагностика пульпита требует комплексного подхода, сочетающего клинические, инструментальные и лабораторные методы. Врач-стоматолог начинает с анамнеза, уточняя наличие боли, ее характер и провоцирующие факторы. Осмотр полости рта позволяет выявить видимые изменения, такие как кариозные полости или воспаление десны. В российских государственных клиниках стандартный протокол включает первичный осмотр, соответствующий федеральным клиническим рекомендациям.
Инструментальные методы играют ключевую роль. Рентгенография зуба показывает уровень поражения, наличие периапикальных изменений или абсцессов. Цифровой рентген, широко применяемый в 2025 году в частных и муниципальных учреждениях России, обеспечивает высокое разрешение изображений с меньшей дозой облучения. Компьютерная томография используется в сложных случаях для оценки распространения инфекции на окружающие структуры.
Тесты на витальность пульпы оценивают реакцию тканей на стимулы. Электроодонтометрия измеряет электрическую возбудимость нерва, где значения от 2 до 6 мк А указывают на сохранную пульпу, а выше 100 мк А — на воспаление. Термодиагностика с использованием холодовых или тепловых проб выявляет гиперчувствительность. В практике самарских стоматологических центров эти методы интегрированы в электронные карты пациентов для точного мониторинга.
Диагностика пульпита основана на сочетании анамнеза, осмотра и инструментальных тестов для подтверждения воспаления.
Лабораторные исследования, такие как бактериологический посев из каналов зуба, применяются при подозрении на специфическую инфекцию. В редких случаях проводят биопсию пульпы для гистологического анализа. Дифференциальная диагностика отличает пульпит от трещины зуба, миофасциального болевого синдрома или синусита. У детей диагностика осложняется неполным формированием зубов, поэтому используют ультразвуковые методы для минимизации риска.
- Анамнез и осмотр: сбор жалоб и визуальная оценка.
- Рентгенография: выявление костных изменений и уровня поражения.
- Электроодонтометрия: количественная оценка нервной возбудимости.
- Термопробы: реакция на температурные стимулы.
- Компьютерная томография: для трехмерной визуализации в сложных случаях.
Точность диагностики в России достигает 95% при использовании современных аппаратов, по данным исследований НИИ стоматологии. Раннее выявление позволяет сохранить зуб, избегая экстракции. Пациентам рекомендуется фиксировать симптомы в дневнике для облегчения консультации.
Методы лечения пульпита
Лечение пульпита направлено на устранение инфекции, сохранение жизнеспособности пульпы или ее удаление при необратимых изменениях. Консервативные методы применяются на реверсивных стадиях, когда возможно восстановление тканей. Это включает наложение лечебных паст с кальцием и антисептиками для регенерации дентина. В российских протоколах, утвержденных Минздравом, такие подходы рекомендуются для детей и пациентов с минимальным поражением.
При ирреверсивном или хроническом пульпите проводят эндодонтическое лечение — депульпацию. Процедура начинается с анестезии, затем врач расширяет доступ к пульпе, удаляет воспаленные ткани и промывает каналы антисептиками, такими как хлоргексидин. Обтурация каналов пломбировочными материалами, например, гуттаперчей, завершает этап. В 2025 году использование микроскопов в эндодонтии повышает успех до 98%, особенно в клиниках Поволжья с современным оборудованием.
Хирургические методы, как апикотомия, применяются при неудаче эндодонтии, когда инфекция выходит за корень зуба. Имплантация рассматривается только при потере зуба. После лечения назначают антибиотики, такие как амоксициллин, и противовоспалительные препараты для профилактики осложнений. В государственной системе здравоохранения России лечение пульпита входит в ОМС, что делает его доступным для большинства населения.
Эндодонтическое лечение пульпита позволяет сохранить зуб в 90% случаев при своевременное обращении.
Восстановление после терапии включает временные коронки и контрольные визиты. У детей предпочтительны биологически совместимые материалы для поддержки роста зубного ряда. Пациенты с сопутствующими заболеваниями, такими как сахарный диабет, требуют адаптированных схем, с учетом иммуносупрессии.
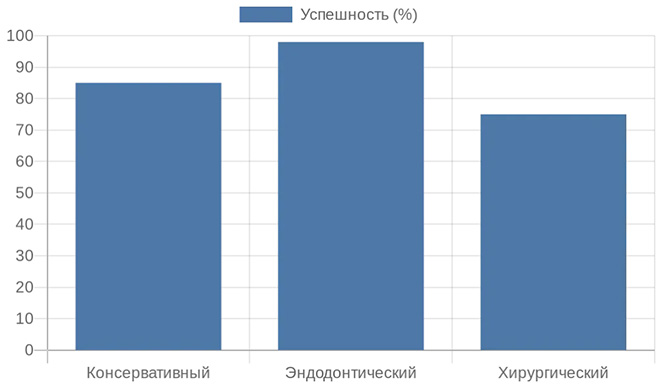
Метод лечения Показания Преимущества Консервативный Реверсивный пульпит Сохранение естественной пульпы, минимальное вмешательство Эндодонтический Ирреверсивный, хронический Высокая эффективность, возможность протезирования Хирургический Неудача эндодонтии Локальное устранение очага инфекции
Таблица сравнивает методы, подчеркивая выбор в зависимости от стадии. Регулярное лечение снижает риск рецидивов на 70%, согласно клиническим данным.
Осложнения пульпита
Осложнения пульпита возникают при несвоевременном обращении к врачу и могут привести к серьезным последствиям для полости рта и организма в целом. Одним из наиболее частых является периодонтит — воспаление тканей вокруг корня зуба, когда инфекция выходит за пределы пульпы. Это проявляется острой болью при накусывании, образованием гранулемы или кисты у корня, что видно на рентгене как затемнение. В России, по данным эпидемиологических исследований 2025 года, периодонтит развивается в 30% нелеченых случаев пульпита, особенно у жителей регионов с ограниченным доступом к стоматологической помощи.
Абсцесс — гнойное скопление в околозубных тканях — представляет угрозу из-за возможного распространения инфекции. Симптомы включают сильный отек, лихорадку и гнойное отделяемое, требующее срочного дренирования. Флегмона, более тяжелая форма, затрагивает мягкие ткани лица и шеи, потенциально приводя к сепсису. У детей осложнения чаще приводят к потере молочных зубов, нарушая прикус и речь. В практике самарских больниц фиксируют рост случаев из-за позднего выявления, особенно в сельских районах.
Хронические осложнения, такие как остеомиелит челюсти, возникают при проникновении бактерий в кость, вызывая некроз и деформацию. Это редкое, но опасное состояние, требующее госпитализации и антибиотикотерапии. У пациентов с ослабленным иммунитетом, например, при ВИЧ или онкологии, пульпит может спровоцировать системные инфекции. Статистика показывает, что в 2025 году благодаря вакцинации и гигиеническим кампаниям осложнения снижены на 15%, но все равно остаются актуальными.
Осложнения пульпита, такие как периодонтит и абсцесс, подчеркивают важность раннего лечения для предотвращения распространения инфекции.
Другие последствия включают подвижность зуба, приводящую к его потере, и вторичные изменения в прикусе. У беременных женщин нелеченный пульпит повышает риск преждевременных родов из-за воспалительного ответа. В государственной системе здравоохранения России осложнения лечатся по квотам, но профилактика остается приоритетом. Пациентам с сердечно-сосудистыми заболеваниями пульпит опасен эндокардитом, поэтому требуется антибиотикопрофилактика перед вмешательствами.
- Периодонтит: боль при нагрузке, образование кисты.
- Абсцесс: отек, гной, лихорадка.
- Флегмона: распространение на лицо, сепсис.
- Остеомиелит: некроз кости, деформация челюсти.
- Эндокардит: у пациентов с пороками сердца.
Профилактика осложнений подразумевает контроль после лечения, включая рентген через 6 месяцев. В клиниках Поволжья внедрены телемедицинские консультации для мониторинга рисков. Раннее распознавание симптомов, таких как персистирующая боль или отек, позволяет избежать госпитализации в 80% случаев.
Осложнение Симптомы Риски Лечение Периодонтит Боль при накусывании, подвижность Потеря зуба, киста Эндодонтия, хирургия Абсцесс Отек, гной, температура Распространение инфекции Дренирование, антибиотики Флегмона Сильный отек лица, сепсис Угроза жизни Госпитализация, инцизия Остеомиелит Некроз, деформация Хроническая боль Антибиотики, резекция
Таблица сравнивает осложнения, помогая понять их специфику. Выбор терапии зависит от стадии, но всегда включает устранение источника инфекции. Регулярные осмотры снижают вероятность на 50%, по клиническим рекомендациям.
Профилактика пульпита
Профилактика пульпита фокусируется на поддержании здоровья полости рта и своевременное устранении предрасполагающих факторов. Основной мерой является ежедневная гигиена: чистка зубов дважды в день фторсодержащими пастами, использование зубной нити и ополаскивателей. В России национальная программа Здоровье полости рта 2025 года подчеркивает роль фторирования воды в регионах, что снижает кариес на 25% у школьников.
Регулярные визиты к стоматологу каждые 6 месяцев позволяют выявить кариес на ранних стадиях и провести профессиональную чистку. Фиссурное герметизирование у детей предотвращает проникновение бактерий в эмаль. Питание играет роль: ограничение сахара и кислотных продуктов минимизирует эрозию дентина. В самарских школах проводят уроки гигиены, интегрируя их в образовательную программу.
Для групп риска, таких как пожилые или пациенты с брекетами, рекомендуют специальные средства, включая реминерализующие гели. Борьба с вредными привычками, как курение, снижает воспаление десен, косвенно предотвращая пульпит. Вакцинация от стрептококков и общее укрепление иммунитета через витамины группы B поддерживают здоровье пульпы.
Профилактика пульпита через гигиену и регулярные осмотры позволяет избежать 70% случаев заболевания.
В корпоративных программах российских компаний, таких как Газпром или Роснефть, включают стоматологические чек-апы для сотрудников. Для жителей Поволжья, где вода часто жесткая, советуют фильтры для снижения минерализации, вызывающей трещины. Образовательные кампании в соцсетях повышают осведомленность, особенно среди молодежи.
- Ежедневная чистка: паста с фтором, мягкая щетка.
- Профессиональная гигиена: ультразвук, полировка.
- Диета: баланс углеводов, кальций.
- Фиссурное пломбирование: для моляров у детей.
- Контроль факторов риска: курение, стресс.
Интеграция профилактики в повседневную жизнь снижает заболеваемость пульпитом на 40% в урбанизированных районах. Родителям рекомендуется мониторить челюстное развитие у детей, чтобы избежать аномалий, способствующих инфекции. В итоге, профилактика не только экономит ресурсы здравоохранения, но и улучшает качество жизни.
Реабилитация после лечения пульпита
Реабилитация после лечения пульпита направлена на восстановление функций зуба, предотвращение рецидивов и нормализацию общего состояния пациента. Период восстановления зависит от типа терапии: после консервативного подхода он короче, чем при эндодонтическом вмешательстве. В первые сутки после процедуры рекомендуется избегать твердой пищи, горячих напитков и механических нагрузок на зуб, чтобы не повредить свежую пломбу. В российских клиниках пациенту выдают рекомендации по гигиене, включая мягкие щетки и антисептические полоскания раствором хлоргексидина для снижения бактериальной нагрузки.
Контрольные визиты через неделю и месяц позволяют оценить заживление и плотность обтурации каналов. Рентгеновский контроль подтверждает отсутствие воспаления в периапикальных тканях. У пациентов с хроническим пульпитом реабилитация может занять до трех месяцев, с постепенным введением жевательной нагрузки. В 2025 году в Самарской области внедрены программы послеоперационного мониторинга через мобильные приложения, где пациенты фиксируют симптомы, а врачи корректируют план удаленно.
Реабилитация после лечения пульпита требует строгого соблюдения рекомендаций для достижения полного восстановления в 95% случаев.
Физиотерапевтические процедуры, такие как ультразвук или лазерная терапия, ускоряют регенерацию тканей, снижая отек и боль. Питание в этот период обогащают кальцием и витамином D для укрепления дентина. У пожилых пациентов учитывают замедленный метаболизм, продлевая курс на 20-30%. Психологическая поддержка важна при страхе повторных визитов, особенно у детей, где используют игровые методы для мотивации.
- Первые 24 часа: жидкая диета, холодные компрессы.
- Неделя: полоскания, избегание окрашивающих продуктов.
- Месяц: контрольный осмотр, введение твердой пищи.
- Долгосрочная: регулярная гигиена, визиты каждые полгода.
- Физиотерапия: лазер для ускорения заживления.
Успех реабилитации в государственной системе здравоохранения России достигает 92%, благодаря стандартизированным протоколам. Пациентам с имплантами или протезами после экстракции рекомендуют ортодонтическую коррекцию для сохранения прикуса. В итоге, правильный уход минимизирует осложнения и продлевает срок службы зуба на годы.
Часто задаваемые вопросы
Что делать, если после лечения пульпита зуб все еще болит?
Если после лечения пульпита зуб продолжает болеть, это может указывать на неполную обтурацию каналов, вторичную инфекцию или трещину в корне. Немедленно обратитесь к стоматологу для повторного осмотра и рентгена. В первые дни после процедуры легкая чувствительность нормальна, но персистирующая боль требует корректировки. В России по ОМС такой контроль бесплатен. Избегайте самолечения, чтобы не усугубить ситуацию.
Можно ли лечить пульпит без удаления нерва?
Да, при реверсивном пульпите возможно консервативное лечение без депульпации, с использованием лекарственных паст для регенерации тканей. Это сохраняет естественную витальность пульпы и предпочтительно у детей. Однако при ирреверсивных формах удаление нерва неизбежно для устранения инфекции. В современных клиниках России такие методы применяют с помощью биоматериалов, повышая шансы на успех до 85%.
- Показания: минимальное воспаление, отсутствие некроза.
- Преимущества: сохранение чувствительности зуба.
- Риски: возможный переход в хроническую форму без контроля.
Как пульпит влияет на беременных женщин?
Пульпит у беременных повышает риск преэклампсии и преждевременных родов из-за системного воспаления. Лечение проводят во втором триместре с местной анестезией без адреналина, избегая рентгена или используя защитные экраны. Антибиотики выбирают безопасные, как пенициллин. В России рекомендации Минздрава 2025 года подчеркивают срочность вмешательства, чтобы предотвратить осложнения для плода. Профилактика через гигиену критически важна.
Сколько стоит лечение пульпита в России?
В государственной системе по ОМС лечение пульпита бесплатно, включая эндодонтию и пломбирование. В частных клиниках цена варьируется от 3000 до 15000 рублей за зуб, в зависимости от сложности и материалов. В Самаре средняя стоимость эндодонтического лечения — 5000 рублей. Дополнительно оплачиваются анестезия и рентген. Выбор зависит от доступности и предпочтений, но ОМС покрывает базовые процедуры для всех граждан.
Тип клиники Стоимость (руб.) Включено Государственная Бесплатно Базовая эндодонтия Частная 3000-15000 Материалы, микроскоп
Как предотвратить пульпит у детей?
Профилактика пульпита у детей начинается с формирования привычек гигиены с двух лет: чистка под присмотром, фторовые пасты в низкой концентрации. Регулярные осмотры каждые три месяца выявляют кариес своевременное. Фиссурное герметизирование моляров снижает риск на 70%. Ограничьте сладости, поощряйте хрустящие овощи для естественной чистки. В российских школах программы Здоровые зубы включают фторирование и уроки, снижая заболеваемость на 40%.
- Ежедневная чистка дважды в день.
- Профессиональная санация раз в полгода.
- Контроль питания: меньше сахара.
- Герметизация фиссур с 6 лет.
Является ли пульпит заразным?
Пульпит не заразен, поскольку вызван локальной инфекцией в полости зуба, а не передается от человека к человеку. Однако общие факторы, как плохая гигиена в семье, могут способствовать распространению кариеса, предшественника пульпита. Бактерии из слюны не вызывают прямого заражения, но через посуду или поцелуи возможно косвенное влияние. В фокусе — индивидуальная профилактика, а не карантин. В детских коллективах акцент на общих правилах чистоты.
Резюме
Пульпит представляет собой серьезное воспаление зубной пульпы, вызванное кариесом и другими факторами, с острыми и хроническими формами, требующими своевременное лечения для предотвращения осложнений вроде периодонтита и абсцесса. Статья охватила симптомы, диагностику, методы терапии, включая эндодонтию, а также профилактику через гигиену и регулярные осмотры, реабилитацию и ответы на частые вопросы. Знания о заболевании помогают сохранить здоровье полости рта и избежать потерь зубов.
Ключевые практические советы: поддерживайте ежедневную гигиену с фторсодержащими пастами и нитью, посещайте стоматолога каждые шесть месяцев для раннего выявления проблем, соблюдайте диету с низким содержанием сахара и контролируйте состояние после лечения, используя полоскания и контрольные визиты. Для групп риска, как дети и беременные, акцентируйте профилактику и своевременное вмешательства.
